Содержание
Необходимый показатель развития ребенка, это замеры антропологических характеристик костной системы. Проверка окружности грудной клетки у детей проводится сразу после рождения ребенка, в процессе плановых посещений врача. Оценка состояния этой части тела, позволит вовремя принять нужные меры, при возникновении нежелательных отклонений.
Изменение размеров, форм грудной клетки, дают представление о здоровье младенца. При появлении даже минимального отклонения нормативных данных, это сигнал, что бы обратится к врачам. Соответственно проведенная консультация, поможет начать лечение патологии на ранних стадиях, не упустить начало прогрессирования заболевания.
Классификация
Далеко не редки случаи, при рождении ребенка, когда встречаются различные виды деформации грудной клетки. Это обусловлено тем, что не у каждого из детей происходит нормальное развитие скелета. Обычно, это выражается в следующих формах:
- Вдавленная грудина (воронкообразная, впалая патология грудной клетки), наиболее часто распространенная деформация груди.
- Килевая клетка («голубиная грудь) – встречается реже.
- Врожденная плоская грудина.
- Выгнутая клетка, врожденная расщелина (редкий тип патологии), которая с возрастом будет только увеличиваться.
Первый вариант заболевания, еще называют «грудь сапожника» — это вдавленная во внутрь клетка. Выделяют три степени такой патологии (западание грудной части):
- первая – до 2 см;
- вторая – 2-4 см;
- третья – 4-6 см.
Такое заболевание, часто является врожденным или развивается во время первых лет после рождения, в процессе роста и развития организма ребенка.
Вторая форма – так же относится к врожденным или приобретенным видам болезни. Клетка у ребенка напоминает форму лодочного киля с проходящими под острым углом ребрами (выдается вперед). Связанно такое строение, с неконтролируемым (избыточным) ростом хрящей.
Последний – это в основном обусловлено особенностями телосложения ребенка. При таком варианте, наблюдается уменьшенный объем грудной клетки.
Костные дефекты приводят к болезням сердца и сосудов, нарушению дыхательной системы. Из-за косметических недостатков, приводят к возникновению психологических травм у ребенка, снижают защитные свойства грудной клетки.
Причины деформации
Причинами, влияющими на неправильное развитие грудины малыша, становятся:
- генетическая предрасположенность (врожденным отклонениям подвержены около 2% родившихся детей);
- негативные факторы, влияющие на здоровье матери во время 6-10 недели беременности, когда идет формирование у плода грудной клетки (алкоголь, стресс, болезни).
Все виды деформации грудного отдела ребенка, делятся на врожденные и приобретенные. Приобретенные патологии могут развиваться по причинам хронических заболеваний:
- органов дыхания (эмфизема);
- рахита, сколиоза;
- разнообразных травм;
- костного туберкулеза;
- болезни Дауна, Тернера.
Самые тяжелые формы заболевания проходят во время формирования костного скелета, в период роста ребенка, создания реберных косточек.
Обхват грудной клетки у детей до года, превышает объем головы на 2 см. В момент рождения, эти параметры выглядят на оборот, а к 4 месяцам – выравниваются.
Как проявляется
Увидеть проявление этого недуга можно по:
- внешнему изменению грудной клетки (воронкообразное углубление в нижней, средней части), связанное с неполным развитием хрящевой ткани;
- чрезмерное увеличение поперечного размера, которое возрастает по мере развития ребенка;
- уменьшение объема клетки в процессе роста ребер, что становится заметно у детей после 3-х летнего возраста (менее видно у новорожденного);
- западание ребер при дыхании;
- нарушение функций движения, отсталость в развитии, по сравнению со сверстниками;
- непропорциональное выпирание костей грудины.
Все эти нарушения уменьшают роль грудной клетки, препятствуют выполнению ее главной функции – каркаса, защиты внутренних органов. Создают косметические, психологические проблемы ребенку.
Диагностика
Проводить диагностику патологии грудины, можно визуально по внешним признакам. Чтобы поставленный диагноз был точным, безошибочно определить вид и степень развития недуга, проводится ряд необходимых исследований:
- Рентгенографию, оценивая деформацию (форму, степень).
- Компьютерную томографию. Она позволит узнать характер костных дефектов, есть или нет смещения, наличие сдавленности.
- Томографию. Это позволит получить расширенную информацию о состоянии тканей (костных, мягких).
- Так же необходима комплексная диагностика работы сердца, легких (эхокардиография, рентгенография).
Эти клинические и инструментальные виды исследований, установят точный диагноз и методы лечения.
К какому врачу обратиться
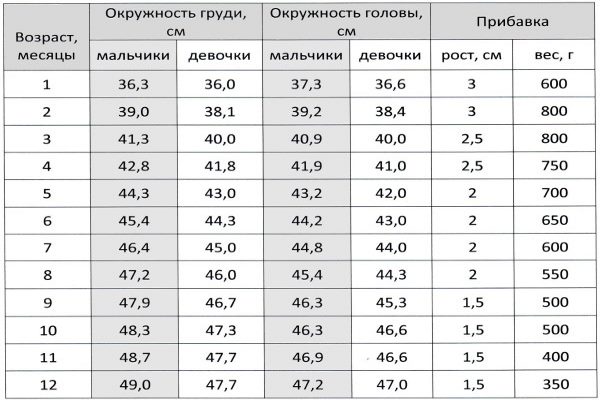
Сегодня, первичный диагноз определяет участковый терапевт, который проведет визуальный осмотр, измерит объем грудной клетки, у детей сопоставив с данными таблиц (см. ниже). После направит к травматологу или хирургу-ортопеду. Для проведения операции по коррекции грудины, врач должен знать, как функционирует, строение грудной клетки. Это важно при тяжелых формах заболевания, когда деформация угрожает сердцу, легким и хирургическое вмешательство неизбежно.
Такие врачи называются – торакальные хирурги. Специализацией этих медицинских работников, является хирургическое лечение:
- легочных заболеваний;
- болезней пищевода, средостения;
- дефектов грудной клетки, молочной железы.
Эти специалисты выполняют реконструктивную и эстетическую хирургию грудины. Поэтому, чтобы повысить успешность проведения процедуры коррекции, необходимо после предварительного осмотра у участкового терапевта, обратиться за консультацией к торакальному хирургу. Его опыт поможет правильно подобрать комплексное решение проблемы. Для большей уверенности в правильном выборе лечения, консультации следует пройти у нескольких врачей-специалиств, работающих в этой области.
Лечение
Выбор и создание лечебного плана, полностью зависит от вида и степени заболевания, наличия у ребенка проблем с сердцем и дыхательной системой. При минимальных отклонениях, используется консервативная методика лечения:
- Массаж.
- ЛФК (лечебная физкультура).
- Использование корсета.
- Физиотерапия.
- Плавание и дыхательные упражнения.
При возникновении у ребенка 2-3 степени деформации грудной клетки, рекомендовано лечение с использованием хирургического вмешательства. В этом случае консервативные методы, способны только приостановить развитие болезни, а не исправить возникшие дефекты.
При начальном этапе врожденной воронкообразной деформации, используют лечение способом «вакуумный колокол». Создается, над воронкой, эффект вакуума, который и вытягивает воронку. Назначение стендрохондропластики (оптимально для возраста 6-7 лет) проводится, когда предыдущий метод не приносит должного результата.
Такой метод устранения дефекта эффективен. Но нужно помнить, что шрамы, оставшиеся на груди ребенка – это последствия операции, снижающие эстетический результат.

Килевидный дефект в раннем возрасте ребенка лечится с использованием ношения корсетов. Плоскую грудь, рекомендуют лечить с раннего возраста, применяя лечебную гимнастику, дыхательные упражнения и посещение бассейна. Однако, косметический дефект, полностью убрать не удастся.
Лечить расщелину грудины, необходимо только путем оперативного вмешательства. До года – иссекается часть грудины, проходит сшивание по средней линии. В этом возрасте кости у ребенка еще гибкие, что дает им возможность правильно заново срастись. В позднем возрасте предстоит уже сложная операция, с установкой титановых пластин.
Возможные осложнения
В основном осложнения возникают в послеоперационный период. Это связанно со следующими проблемами:
- накопление крови (плевральная полость) – гемоторакс, пневмоторакс (скопление газов в этой же области);
- появление гноя на ране;
- возникновение подкожных гематом;
- воспалительные процессы (сердца, плевральных листков, кишечника).
Профилактика
В первую очередь – это прививать ребенку любовь к спорту с раннего возраста. Делать упражнения, позволяющие держать мышечную систему в тонусе, помогающую избегать возникновения деформации позвоночника. Занятия должны включать:
- подтягивания;
- упражнения на верхний, нижний пресс;
- развитие грудных мышц.
Стараться не допускать травм связанных с ушибами, ожогами грудной клетки, хронического протекания болезней дыхательной системы.